Мы любим, когда наши пациенты задают правильные вопросы. А еще больше любим, когда вы изучаете материал по теме, читаете и осознанно подходите к каждой косметологической процедуре. Врачи Вай Тай Бьюти доступно, очень понятным языком, но при этом корректно и строго научно отвечают на самые распространенные вопросы: процедуры, эффекты, методики, противопоказания, рекомендации по типу кожи, сроки заживления и многое другое. Все-все-все доступно и понятным языком. Задайте ваш вопрос (даже самый детальный) и ответ врача мы опубликуем ниже.
Дорогие читатели нашей Бьюти-школы. Как мы уже неоднократно говорили, наши статьи – это авторский материал, целью которого служит популяризация и актуализация той или иной проблемы в медицинской косметологии. Данным обзором мы начинаем цикл публикаций на тему интимной пластики и интимной косметологии – очень важному для многих женщин и деликатному направлению, которое мы развиваем в филиале Клиники «Вай Тай Бьюти Арбат».

Дорогие читатели нашей Бьюти-школы. Как мы уже неоднократно говорили, наши статьи – это авторский материал, целью которого служит популяризация и актуализация той или иной проблемы в медицинской косметологии. Данным обзором мы начинаем цикл публикаций на тему интимной пластики и интимной косметологии – очень важному для многих женщин и деликатному направлению, которое мы развиваем в филиале Клиники «Вай Тай Бьюти Арбат».
Статья ниже представляет собой специализированный медицинский текст. Получить рекомендации именно по вашему случаю и ответы на вопросы вы можете у нашего врача, акушера-гинеколога Бардачовой Анны Викторовны по почте: arbat@wai-thai-beauty.ru или при личной консультации: +7 (925) 798-94-91 (запись обязательна).
По меткому выражению доктора Жаннетт Браун (США), специалиста в области урологии и гинекологии, «...расстройства мочеиспускания не убивают — они просто крадут жизнь». В значительной мере это касается представительниц среднего, но в большей степени старшего поколения, ведь если в возрасте от 30 до 60 лет каждая пятая россиянка (21,5%) страдает от недержания мочи смешанного генеза, то в категории старше 60 лет — уже почти половина (до 47%)1–3. Если рассматривать проблему в популяционном аспекте, то её масштабы становятся с каждым годом лишь грандиознее: население в целом «стареет» — продолжительность жизни растёт, и социальная активность людей старшей возрастной группы становится привычной, нормальной чертой современного общества.
Не допускать, чтобы расстройства мочеиспускания «крали жизнь» у пациенток этой категории — прямая профессиональная обязанность акушеров-гинекологов и в меньшей степени урологов. Именно поэтому практикующим специалистам важно быть в курсе различных вариантов оперативного и малоинвазивного лечения такого рода состояний.
Недержание мочи у женщин не приводит к инвалидности и смерти, но причиняет несомненные физические и психологические страдания. Качество жизни пациенток резко снижается — бесконтрольное выделение мочи и связанный с этим неприятный запах становятся причиной стыда и социального отчуждения. Женщины стараются избегать общения с коллегами, подругами и близкими людьми. Самоизоляция от общества способна провоцировать тревожно-депрессивные расстройства психики вплоть до тяжёлых неврозов.
Усугубляет деликатную проблему и то, что большинство больных не обращаются за помощью, ошибочно полагая это состояние слишком интимным или списывая всё на «возраст». Дело в том, что какой области гинекологии и урологии ни коснись, тут же всплывает тема недостаточной информированности пациенток о своих болезнях и современных способах их лечения. Тем не менее, если говорить о клинических проявлениях столь распространённых пролапсов тазовых органов, то недержание мочи выступает часто единственным признаком, нарушающим качество жизни женщины. Именно поэтому при разговоре о лечении мочевой инконтиненции (недержания мочи) в первую очередь встаёт вопрос о возможности устранения её основной причины — пролапса гениталий. Вот почему для акушера-гинеколога столь важно чётко осознавать связь этих двух патологических состояний и единство лечебных подходов.
Существует множество классификаций недержания мочи, однако наиболее полная и распространённая была предложена в 2003 году Международным обществом по проблемам недержания мочи (ICS, International Continence Society).
При императивном, или ургентном, недержании (гиперактивный мочевой пузырь) пациентка испытывает внезапные и сильные позывы к мочеиспусканию, при которых она не способна удержать мочу. Причиной выступает чрезмерное возбуждение мышц стенки мочевого пузыря (детрузора) — повышенная сократительная активность при дискоординации сокращений гладкомышечных клеток. Императивное недержание мочи может быть вызвано заболеваниями головного или спинного мозга, эндокринными нарушениями, воспалительными процессами или повреждениями стенки мочевого пузыря.
Стрессовое недержание мочи (при напряжении) — неконтролируемая потеря мочи, возникающая при повышении внутрибрюшного давления во время физической нагрузки, чихания, кашля, смеха, при перемене положения тела, натуживании. При этом пациентка не испытывает позывов к мочеиспусканию. Основными причинами стрессового недержания мочи считают несостоятельность тазового дна и пролапсы гениталий, когда исчезает опора для мочевого пузыря и возникает патологическая подвижность его шейки и мочеиспускательного канала.
Это самый распространённый тип недержания мочи у женщин, на его долю приходится свыше 40% всех случаев мочевой инконтиненции. Большинство страдающих от него пациенток находятся в возрасте от 30 до 50 лет — наиболее социально активная часть женского населения. Тем не менее с возрастом количество пациенток не уменьшается.
Постоянное неконтролируемое подтекание мочи обусловлено несостоятельностью сфинктерного аппарата мочеиспускательного канала вследствие нарушенной нервной проводимости. Кроме того, непрерывное подтекание мочи возможно из-за утраты сократительной способности детрузора, вследствие чего мочевой пузырь перерастягивается и в нём скапливается больше жидкости, чем в норме, а это резко повышает гидростатическое давление в мочевыводящих путях.
Под термином «энурез» понимают недержание мочи во время сна. Это заболевание диагностируют только у пациентов старше 5 лет, у которых рефлекс удержания мочи уже сформирован. Ночное недержание мочи бывает первичным, если развивается с рождения, или вторичным, если возникает в более позднем возрасте. Причины энуреза разнообразны:
Это нарушение связано с несостоятельностью детрузора. Сила мышечных сокращений оказывается недостаточной для полного опорожнения мочевого пузыря, из-за чего в нём после мочеиспускания остаётся ещё некоторое количество жидкости. Под действием гравитационных сил она постепенно выделяется наружу, а ослабленный сфинктерный аппарат не способен эффективно этому противостоять. К подтеканию мочи после окончания естественного мочеиспускания могут приводить:
Для женщин наиболее характерны три типа недержания мочи: императивное, стрессовое и смешанное. Стрессовое чаще встречают у молодых женщин, а смешанные формы — у пациенток в перименопаузе и менопаузе.
Очевидно, что при всём многообразии видов недержания мочи, в сферу ответственности акушера-гинеколога попадают далеко не все. И главный из них — стрессовое недержание мочи в связи с пролапсами органов малого таза. Однозначного объяснения непосредственной причины этого состояния нет: уже много лет об этом дискутируют врачи и морфологи всего мира. А обилие предположений — верный признак того, что неуловимая истина где-то рядом, и не исключено, что патологический процесс — многофакторный.
К факторам риска пролапса органов малого таза относят: беременность и роды, акушерскую травму промежности, системную дисплазию соединительной ткани, инфантилизм, изменения связочного аппарата матки, нарушения иннервации и кровообращения тазового дна, тяжёлый физический труд и особенности конституции. Как бы то ни было, большинство исследователей сходятся во мнении, что пусковым моментом пролапсов органов малого таза выступает нарушение нормальной анатомии и топографии тазовых органов, в первую очередь, системы, подвешивающей и фиксирующей матку.
Тазовое дно служит опорой для матки, мочевого пузыря и прямой кишки. Основная нагрузка по удержанию органов малого таза ложится именно на мышечный слой тазового дна, в частности на его главный «каркасный» элемент — мышцы, поднимающие задний проход (mm. levatoris ani). Если их целостность нарушена, а, значит, снижен тонус, мускульные сокращения дискоординированы, то результатом становятся опущение стенок влагалища и дислокация тазовых органов. При пролапсе матки, нередко, наблюдают содружественное опущение основания мочевого пузыря вкупе с уплощением везикоуретрального угла, недостаточностью запирательного аппарата и, что закономерно, недержанием мочи.
Всё больший вес в среде специалистов приобретает теория системной дисплазии соединительной ткани, согласно которой именно дефекты синтеза коллагена становятся причиной несостоятельности тазового дна, и, соответственно, опущения половых органов. В пользу этой точки зрения говорит сочетание пролапса гениталий с такими заболеваниями и патологическими состояниями, как миопия, плоскостопие, гипермобильность суставов, варикозная болезнь вен нижних конечностей, грыжи передней брюшной стенки, геморрой и т.д
В целом пролапсы гениталий представляют собой грыжи диафрагмы таза, локализованные в области входа во влагалище. Диагноз пролапса гениталий ставят на основании физикального осмотра, функциональных проб, анализа жалоб, анамнеза и данных дополнительных методов обследования.
При изучении и описании пролапсов используют стандартизированную классификацию пролапса гениталий POP-Q (Pelvic Organ Prolapse Quanti cation), с 2004 года с успехом применяемую в различных странах мира, в том числе в последние годы — в электронном виде. Эта классификация достаточно сложна в освоении, однако позволяет наиболее точно и полно определить степень опущения половых органов. Измерения проводят следующим образом.
Во влагалище пациентки вводят аппликатор с ватным тампоном на конце, ручка аппликатора градуирована сантиметровой шкалой. Прибор устанавливают на каждом из шести анатомических сегментов (рис. 1):
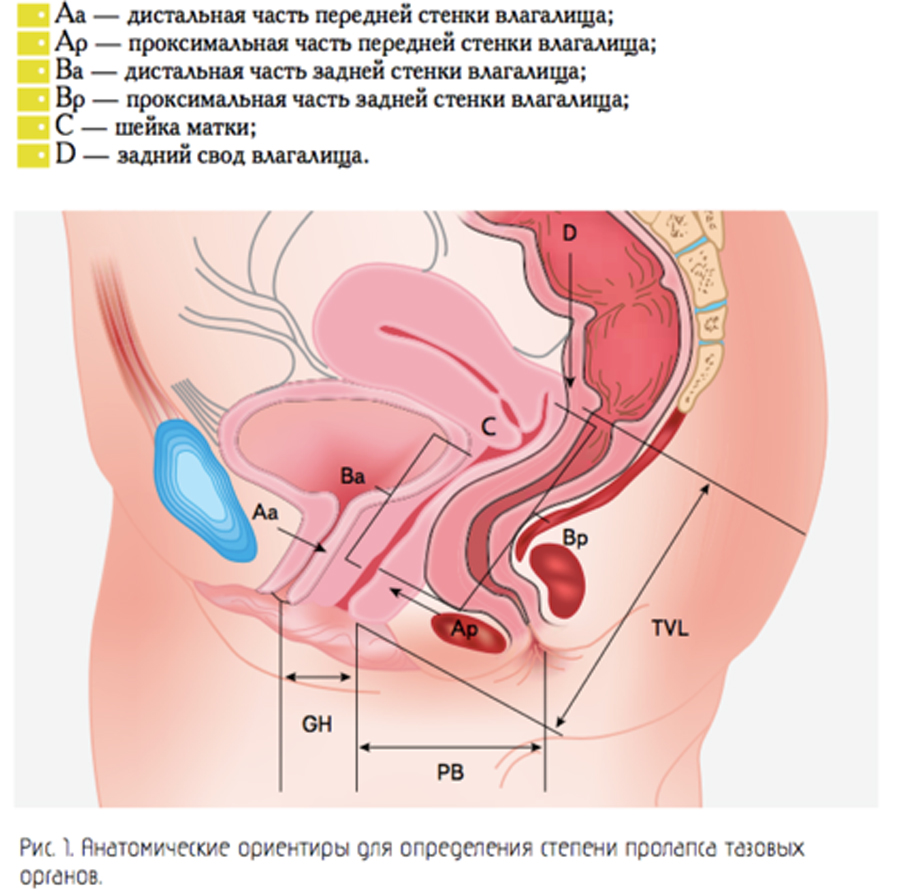
Чтобы правильно лечить мочевую инконтиненцию, необходимо точно дифференцировать тип и степень недержания мочи. Для правильной постановки диагноза и выбора наиболее эффективного метода лечения необходимо:
Удачную классификацию степеней тяжести этого состояния предложил наш соотечественник, проф. Д.В. Кан в 1978 году15, и её до сих пор активно применяют в нашей стране.
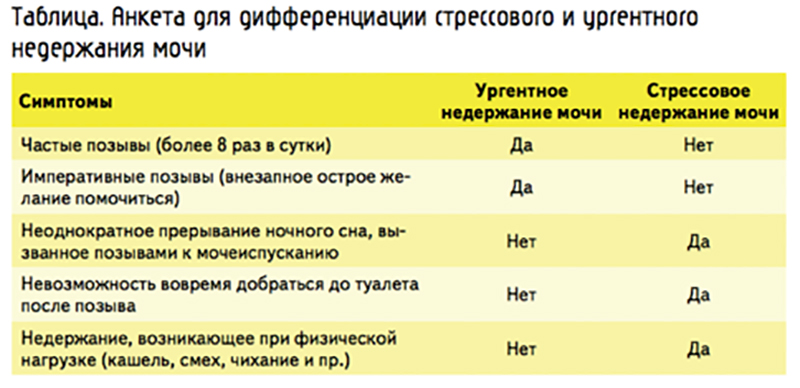
Дифференцировать наиболее распространённые типы — стрессовое и ур- гентное недержание мочи — можно при комплексном подходе, включающем как опрос, так и функциональные пробы. Тем не менее определить вектор диагностического поиска можно с помощью одного только опроса — в 2006 году группой исследователей из Великобритании под руководством проф. Поля Абрамса (Paul Abrams) в рамках работы Международного консультационного фонда по мочевой инконтиненции* была предложена короткая анкета для пациенток с недержанием мочи (см. таблицу).
Проиллюстрировать и оценить мочевую инконтиненцию помогут функциональные пробы. Кашлевая проба основана на связи кашлевых толчков с несостоятельностью внутреннего сфинктера мочеиспускательного канала. Пациентке с полным мочевым пузырём (150–200 мл) в положении на гинекологическом кресле предлагают покашлять (по три кашлевых толчка 3–4 раза с промежутками между сериями кашлевых толчков на полный вдох). Проба положительна, если при кашле выявлено подтекание мочи. Если истечения мочи не происходит, проводят другие тесты.
Проба с натуживанием (проба Вальсальвы). Женщине с полным мочевым пузырём в положении на гинекологическом кресле предлагают сделать глубокий вдох и, задержав дыхание, потужиться. Если при этом из мочеиспускательного канала выделяется моча, тест положительный. Характер потери мочи оценивают визуально и сопоставляют с силой и временем натуживания.
Одночасовой прокладочный тест (60-минутный шаговый тест). Сначала взвешивают сухую прокладку. Затем пациентка выпивает 500 мл воды и в течение 1 ч чередует различные виды физической активности (ходьба, поднятие предметов с пола, кашель, подъём и спуск по лестнице). Через указанное время прокладку взвешивают повторно, и данные интерпретируют.
«Стоп-тест». Стерильный физиологический раствор хлорида натрия в объёме 250–350 мл вводят через катетер в мочевой пузырь, затем пациентке предлагают помочиться. Женщину просят прекратить мочеиспускание максимум через 1–2 сек после появлении струи жидкости. Объём выделенной жидкости измеряют. Затем предлагают закончить мочеиспускание и проводят повторное измерение объёма. Если в мочевом пузыре после остановки мочеиспускания остаётся более 2/3 введённой жидкости, то замыкательный механизм функционирует нормально, а меньше половины или даже третьей части — замедленно. Если в пузыре остаётся менее трети введённого физраствора, то механизмы, тормозящие акт мочеиспускания, нарушены. Полное отсутствие тормозящих рефлексов отмечают, когда женщина вовсе не в состоянии остановить начавшееся мочеиспускания. Контролируемое самостоятельное прекращение мочеиспускания — признак физиологичного функционирования сфинктеров мочеиспускательного канала. Положительный результат пробы говорит об обратном — сфинктерной несостоятельности, а также может указывать на гиперактивность детрузора.
В некоторых клиниках при диагностике недержания мочи в ряде случаев используют уродинамический прибор для определения Давления Обратного Сопротивления Уретры (ДОСУ, или urethral retro-resistance pressure)16,17 — минимальное давление, которое требуется для открытия внутреннего сфинктера мочевого пузыря и поддержания его в раскрытом состоянии. Сведения о диагностической важности этого метода противоречивы.
Ультразвуковое сканирование с трёхмерной реконструкцией структуры тазового дна — относительно новый метод визуализации пролапса гениталий. Он неинвазивен, не требует введения рентгеноконтрастных веществ, отличается высокой чувствительностью и при необходимости позволяет проводить динамическое наблюдение. С помощью ультразвуковой реконструкции можно определять анатомические параметры: структуру и наличие разрывов и надрывов мышц тазового дна, расположение мочевого пузыря и матки относительно тазового дна, толщину стенки мочевого пузыря, его объём и количество остаточной мочи, величину уретровезикального угла, длину и диаметр мочеиспускательного канала в покое и при напряжении, состояние его сфинктерного аппарата и т.д.
К сожалению, у больных с выраженным опущением матки и стенок влагалища изучение функции мочеиспускания затруднено из-за выраженной дислокации задней стенки мочевого пузыря, граничащей с влагалищем. При этом вправление генитальной грыжи не помогает диагностике, поскольку даёт искажённые результаты, поэтому при предоперационном обследовании больных с пролапсом тазовых органов оно не обязательно.
О лечении мочевой инконтиненции читайте в следующей статье Бьюти-школы
Авторы: Климова О.И., Войташевский К.В., под редакцией В.Е. Радзинского
Наш менеджер свяжется с вами в ближайшее время.

